Холангит – что это такое у взрослых и детей

Автор статьи: Мноян Артур Хачатурович Специализация: хирург, врачебный стаж 10 лет РЕЗЮМЕ ВРАЧА
Холангит – это неспецифическое воспаление желчных протоков, способное иметь острое и хроническое течение. Для болезни характерна острая или постоянная слабовыраженная боль в правом подреберье, озноб, слабость, диарея или запор. Такой диагноз подтверждается у пациента после получения результатов зондирования и биохимического исследования крови. Лечение обеспечивается антибактериальными препаратами и дезинтоксикационной терапией, в обязательном порядке пациенту назначают прием ферментных средств.
Что такое холангит у взрослых
Cholangitis – острое инфекционное поражение желчных путей, возникающее из-за бактериальной инфекции. Выделяют острую и хроническую форму этого поражения. Оно способно быть первичным и вторичным, то есть развивается как самостоятельное заболевание или является побочным от имеющихся патологий билиарной системы.

При этой патологии проявляется поражение внутри и внепеченочных желчных протоков. Проблема чаще всего диагностируют у женщин в возрасте старше 50 лет. Диагностикой холангита занимается врач гастроэнтеролог. Риск прогресса холангита возрастает для пациентов с хроническим течением следующих болезней:
- гастродуоденит;
- холецистит;
- гепатит;
- ЖКБ;
- панкреатит.
Спровоцировать рост поражения способны несколько факторов: патогенные микроорганизмы и застойные процессы (скопление желчи или благоприятный фон, основанный закупоркой протоков конкрементами). Микробы, выступающие причиной воспалительного процесса, проникают в каналы желчного пузыря, кишечника, кровеносных артерий посредством лимфатической системы. Из-за этого холангит часто определяют как осложнение других болезней.
Классификация болезни
Перед тем как начать лечение холангита необходимо точно определить тип процесса. Заболевание классифицируют по определенным признакам, различают ее острую и хроническую форму.
Заболевание в острой форме выражается на фоне абсолютной обструкции желчного пузыря. Симптоматика проявляется интенсивно, качество жизни пациента стремительно ухудшается. Снижается работоспособность, появляется боль в правом подреберье, способная иррадиировать в предплечье и лопатку. Возникают диспепсические расстройства.

Острый холангит лечится только в условиях стационара. Лечение начинается с установления причин, провоцирующих болезнь. Если патология проявилась на фоне закупорки протоков конкрементами, проводится экстренная операция.
Хронический холангит характеризуется развитием воспалительного процесса во внепеченочных и внутрипеченочных желчных путей. При длительном течении патологии, секрет желчного пузыря попадает в общий кровоток. Вероятность возникновения затяжной болезни – минимальна, она является самым редким заболеванием билиарной системы. Но, в отличие от острого течения диагностируется у пациентов среднего возраста.
Классифицируют заболевание не только по характеру росту и типу патологического процесса, но и в зависимости от локализации очага воспаления.
В гастроэнтерологии выделяют такие виды:
- холедохит – диагностируют при воспаление общего протока;
- ангиохолит – определяется в случае, когда воспалительный процесс затрагивает внутрипеченочные и внепеченочные желчевыводящие каналы;
- холецистохолангит – определяют при воспаленном состоянии протоков и желчного пузыря в совокупности;
- папиллит – характеризуется дисфункцией большого дуоденального сосочка.
В зависимости от типа происхождения холангита выделяют бактериальное, асептическое, паразитарное, аутоиммунное и склерозирующее.
Острая форма
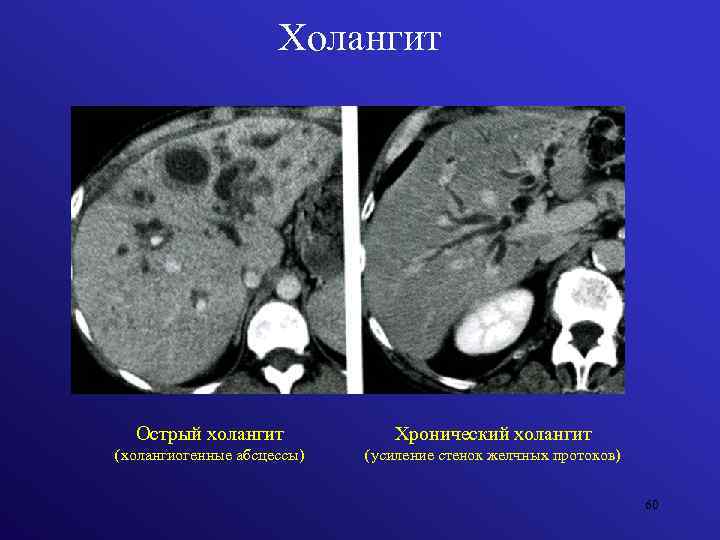
Рассматривая патоморфологические изменения, острый холангит разделяют на подтипы, представленные в таблице:
| Наименование | Краткая характеристика |
| Гнойный холангит | Опасное развитие, для которого характерно расплавление стенок желчевыводящих путей. При поражении этого типа не исключено образование множественных внутренних абсцессов. |
| Дифтерический | Для заболевания этого типа характерно формирование глубоких язв на поверхности слизистых оболочек с последующим шелушением и появлением инфильтрации на стенках. Впоследствии происходит отмирание тканей. |
| Катаральный холангит | Проявляется выраженным отеком слизистых оболочек, выстилающих желчевыводящие протоки изнутри. Из-за активного притока крови к областям поражения происходит перенасыщение тканей лейкоцитами с последующим отслаиванием эпителиальных тканей. |
| Некротический | Характерно формирование омертвевших областей, воспаляются они из-за агрессивной ферментной деятельности поджелудочной железы. |
Точно установить подтип острого холангита помогает диагностика – зондирование. Схема терапевтического вмешательства всегда определяется после получения биохимического анализа крови пациента.
Хроническое течение
Классификация хронического холангита, с описанием каждого подтипа данного процесса рассмотрена в следующей таблице:
| Наименование | Описание |
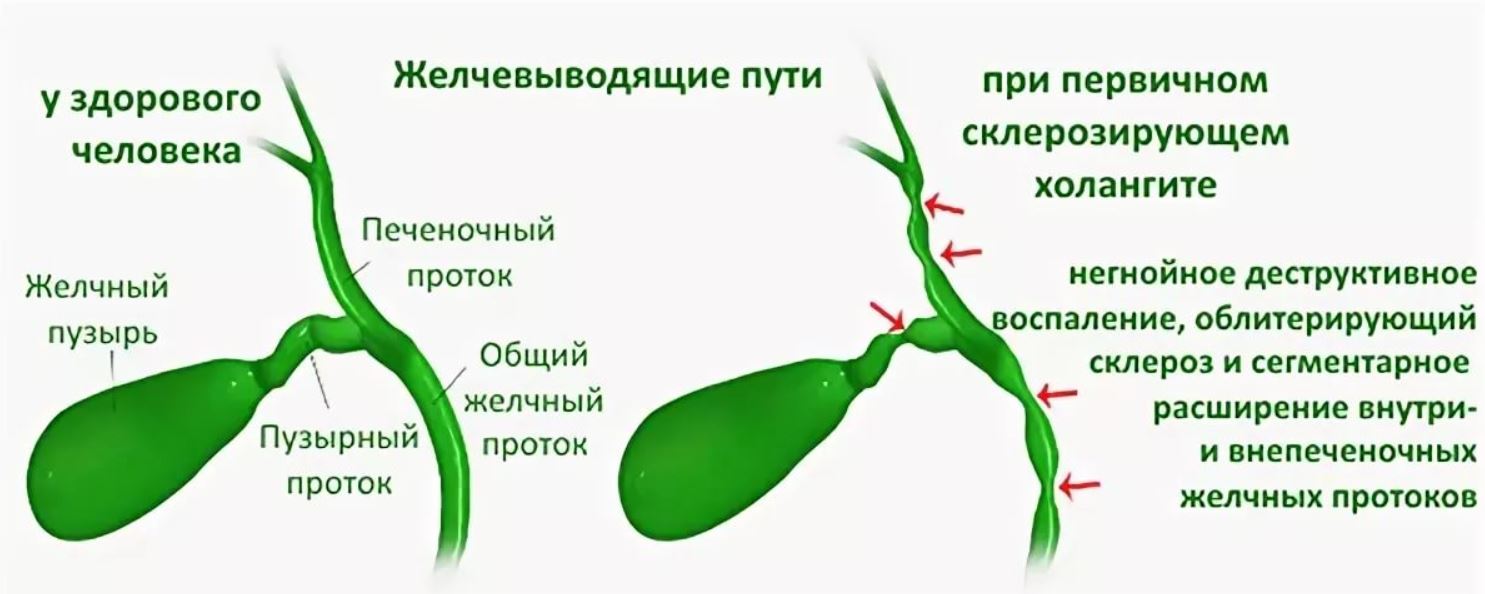
| Склерозирующий | Редкое поражение желчных путей, нарушающее естественный процесс оттока секрета. Особенность этой формы в том, что болезнь долго не проявляется клинически и в конечном итоге приводит к развитию печеночной недостаточности или вызывает цирроз. |
| Латентный | Для патологии характерно полное отсутствие или слабое проявление болевого синдрома в правом подреберье. Основным диагностическим признаком, по которому можно заподозрить прогресса болезни является увеличение печени. |
| Рецидивирующий | Симптомы заболевания донимают пациента периодически. Короткие периоды ремиссии резко сменяются повторным обострением. |
| Септический (длительно текущий) | В большинстве случаев протекает в скрытом виде. В период ремиссии частично восстанавливается естественный отток желчи, пациент ощущает себя нормально. Рецидив проявляется резко, симптомы выражаются в остром виде. Поражение опасно развитием септического билиарного шока. |
Опасность хронического холангита в том, что пациент в течение продолжительного времени способен не подозревать о его прогрессе. Для заболевания характерно скрытое развитие. Обострения на начальном этапе формирования возникают крайне редко и проявляют себя слабо.
Причины воспаления желчных протоков
Перечень основных причин острого холангита включает следующие:
- отложение конкрементов в желчевыводящих путях;
- сужение просвета протока после операции по удалению конкрементов, опухолей или кист;
- глистная инвазия или заражение аскаридами;
- затяжное течение гепатита;
- инфекционные заболевания кишечника (бактерии перемещаются в желчный с током лимфы или крови);
- нарушение процессов естественного оттока желчи.
К перечню факторов, предрасполагающих к развитию затяжного холангита, относят:
- наследственная предрасположенность (особенно для женщин);
- врожденные аномалии строения желчевыводящих путей;
- расстройства в работе эндокринной системы;
- дискинезия желчевыводящих путей, приводящая к застою желчи;
- прогресс билиарного панкреатита.
Спровоцировать прогресс патологии способна дисхолия – заболевание желчного пузыря, характеризующееся существенным изменением химического состава желчи.
Патология часто прогрессирует под воздействием неблагоприятных внешних факторов: гормональные сбои, избыточный вес, алкоголизм, никотиновая зависимость, долгий прием гормональных препаратов. Диагностика холангита заключается в исследовании состава выделяемого секрета.
Клиническая картина
Симптомы холангита различаются в зависимости от характера развития процесса. При хроническом холангите, патология может не заявлять о себе в течение долгого времени. Для острой формы характерно интенсивное протекание, с повышением температуры тела и другими симптомами, подтверждающими общую интоксикацию организма.
Острая форма
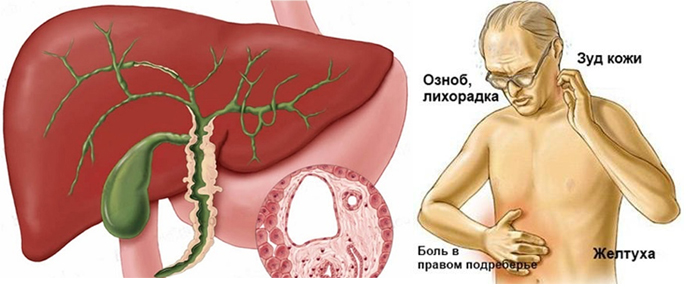
Симптомы острого холангита проявляются следующим образом:
- лихорадочное состояние, температура тела достигает критических показателей (до 40 градусов);
- возникает сильная слабость, головная боль;
- усиливается потоотделение, из-за которого нарастают симптомы обезвоживания организма;
- желтеет кожа, возникает зуд из-за повышения концентрации билирубина, появляется желтуха;
- характерно пожелтение склер глаз и слизистых оболочек;
- возникают боли в правом подреберье;
- снижается кровяное давление;
- увеличивается частота сердечных сокращений;
- не исключено развитие печеночной комы.
Реактивный холангит является показанием для экстренного обращения за помощью к медикам. Отсутствие своевременной квалифицированной помощи может стать причиной заражения крови. Подобное состояние опасно летальным исходом. Лечение такой формы холангита всегда проходит в условиях госпитализации.
Хроническое течение
Хронический холангит характеризуется такими общими признаками:
- слабовыраженные или умеренные боли в правом подреберье;
- озноб, возникающий при повышении температуры тела пациента до субфебрильных отметок;
- зуд кожи с возможным появлением сыпи;
- покраснение кожных покровов ладони;
- слизистые оболочки и склеры глаз желтеют;
- вкус горечи в ротовой полости;
- повышенная утомляемость пациента;
- снижение работоспособности, ухудшение самочувствия.
Клиническая картина затяжного процесса способна значительно различаться в зависимости от стадии и вида его прогресса. В момент ремиссии, симптомы вовсе отсутствуют или проявляются практически незаметно для самого пациента. Качество жизни не изменяется. В период обострения возможно возникновение симптомов, характерных для острого вида патологического процесса.
Холангит у детей
Симптомы и лечение холангита у детей мало чем отличаются при рассмотрении схемы, применяемой для взрослых пациентов. Но, в педиатрической практике практически не диагностируют острую форму болезни. Чаще всего процесс воспаления на желчных протоках у ребенка прогрессирует из-за бактериальной инфекции, активность которой не была своевременно купирована.
Опасность холангита для ребенка заключается в том, что заболевание трудно поддается диагностике и часто обнаруживается на поздних этапах развития. Если поражение желчных протоков проявляется резко, не заметить его начала нельзя. Будет заметной выраженная слабость, проявляющаяся на фоне повышенных температур тела. Подтвердить диагноз поможет биохимический анализ крови.
В этот момент процесс затрагивает внутренние органы:
- желчный пузырь;
- легкие;
- поджелудочную железу;
- печень.
При острой форме холангита лечение у ребенка обеспечивают в условиях стационара. Проводится хирургическое вмешательство. При склерозирующем холангите – прогноз самый неблагоприятный. Лечить его нужно под полным медицинским контролем, иногда требуется трансплантация.
Особенности диагностики
Для уточнения диагноза и определения схемы лечения холангита, используются лабораторные и инструментальные методы диагностики. Перед этим врач определяет предварительный диагноз, проводит осмотр пострадавшего. Схема его выглядит таким образом:
- проводится опрос пациента, в ходе которого уточняется приблизительное время появления первого симптома, интенсивность признаков холангита;
- изучается история болезни пациента, важно опровергнуть или подтвердить наличие сопутствующих патологий;
- проводится пальпация передней брюшной стенки, она позволяет диагностировать увеличение желчного без УЗИ;
- оценивается состояние кожного покрова и слизистых оболочек;
- измеряется температура тела.
Далее прибегают к лабораторной диагностике. Для уточнения диагноза требуются данные таких анализов:
- биохимический анализ крови;
- клинический анализ крови;
- микробиологическое исследование желчного секрета;
- изучение каловых масс на предмет глистов.
Если лабораторные тесты не опровергают наличие холангита у пациента, прибегают к инструментальной диагностике:
- рентгенография желчных протоков с использованием контрастного вещества;
- МРТ брюшной полости;
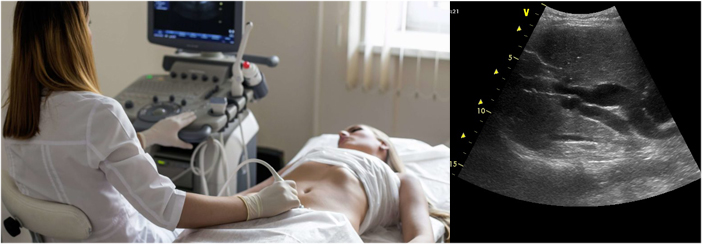
- УЗИ – ультразвуковое исследование желчного пузыря;
- холангиоманометрия – метод определения давления в желчных протоках.
Часто врачи рекомендуют также провести УЗИ исследование печени и поджелудочной железы. Эта методика позволит получить функциональную картину, устанавливающую работоспособность органов.
Как лечить холангит
Симптомы и лечение желчного холангита тесно связаны. Схема воздействия во многом определяется формой патологии. Если признаки холангита у пациента проявляются остро, терапия должна проходить в условиях стационара отделения. В большинстве случаев показана операция. Хроническое течение поддается консервативному лечению. Лекарства используются для достижения фазы стойкой ремиссии.
Лечение острой формы болезни
Оперативное вмешательство проводится в 95% случаев, но его экстренность определяется в зависимости от тяжести состояния пациента. Если состояние критическое или тяжелое, операция проводится сразу, после доставки пострадавшего в хирургическое отделение. При отсутствии угрозы для жизни у врачей есть 12–18 часов для проведения диагностики, но вмешательство должно быть проведено в первые сутки после обострения. Полостная операция проводится редко, чаще используется эндоскопическая методика.
При развитии септического поражения назначается курс лекарственных препаратов:
- внутривенное вливание лекарств, налаживающих обменные процессы;
- антибактериальные препараты широкого спектра действия;
- гепатопротекторы, восстанавливающие функцию печени;
- обезболивающие составы для купирования острого синдрома.
После нормализации самочувствия пострадавшего, применяется консервативное лечение. Его схема определяется индивидуально, врач подбирает лекарства в зависимости от характера течения болезни. Люди по-разному реагируют на лечение, потому схема может корректироваться.
Лечение при хроническом течении
При хроническом характере болезни главное вовремя установить ее истинную причину. В зависимости от нее определяется последующая схема терапевтического воздействия. Если провокатором является бактериальная инфекция, больному показан прием антибактериальных составов. Продолжительность курса терапии составляет около 2 недель. Важно предварительно сдать тест на чувствительность патогенной микрофлоры к антибиотику, в противном случае лечение будет неэффективным.
Если причиной прогресса поражения желчных путей является паразитарная активность, лечение основывается на проведении противопаразитарной терапии. Схема приема препаратов данной группы определяется частным образом.

Самый неблагоприятный прогноз для пациентов, у которых диагностирована первичная склерозирующая форма патологического процесса. Опасность ее заключается в том, что в 60% случаев она протекает бессимптомно и диагностируется при циррозе. На этом фоне возрастает вероятность развития злокачественных опухолей печени. Поражение этой формы не поддается медикаментозному воздействию, используются препараты урсодезоксихолевой кислоты, облегчающие клиническую картину. Вылечить его полностью невозможно.
Все методы лечения должны достигать основную цель – устранение симптомов воспалительного процесса желудочно-кишечного тракта. Оно может быть не только у взрослых, но и у детей, потому важно вовремя диагностировать заболевание. Особую опасность представляет гнойный процесс, операция при нем должна быть проведена экстренно.

После снятия острых симптомов, больной должен соблюдать строгую диету. Рекомендован стол №5 по Певзнеру, лечить болезнь нужно комплексно. Холангит может рецидивировать, поэтому диета показана на постоянной основе.
Осложнения
Если симптомы воспалительного процесса желчных протоков долго игнорируются. возрастает риск появления осложнений. К ним относят:
- острое течение вирусного гепатита;
- цирроз или некроз печени;
- холецистит в затяжном виде;
- абсцесс печени и поджелудочной;
- билиарный септический шок.
Описанные осложнения неизбежно приводят к снижению качества жизни пострадавшего, а в отдельных случаях становятся причиной летального исхода.
Прогноз и профилактика
Специфические методы, способные обеспечить профилактику возникновения воспалительного процесса желчных протоков отсутствуют, но соблюдение простых правил существенно снижает вероятность развития процесса. Перечень рекомендаций выглядит таким образом:
- своевременное обнаружение и лечение болезней, способных привести к холангиту;
- полный отказ от вредных привычек (никотин и алкоголь);
- профилактика эмоционального и физического перегруза;
- сбалансированное питание, пища должна быть здоровой;
- прохождение плановых осмотров у гастроэнтеролога.
Прогноз на выздоровление при диагностированном воспалении желчных протоков, несмотря на лечение – неблагоприятный. Вероятность летального исхода составляет от 15 до 60% в зависимости от формы процесса. Худший прогноз у гнойного холангита.
При обнаружении у себя каких-либо признаков холангита, стоит незамедлительно обратиться к гастроэнтерологу. Врач подтвердит или опровергнет диагноз после проведения осмотра. Если симптомы проявляются остро, медлить нельзя, стоит вызвать бригаду неотложной помощи. Спасти жизнь в критических случаях поможет только операция, проведенная экстренно.
Список литературы:
- Floreani A., Rizzotto E. R., Ferrara F. et al. Clinical course and outcome of autoimmune hepatitis/primary sclerosing cholangitis overlap syndrome // Am J Gastroenterol. — 2005. — № 7. — Р. 1516–1522.
- Ponsioen C. A. U., Bergquist A. et al. GS-002-Multicenter randomized trial comparing short-term stenting versus balloon dilatation for dominant strictures in primary sclerosing cholangitis // J Hepatol. — 2017. — № 1. — Р. S1–2.
- Методическая разработка «Желчнокаменная болезнь, паталогия желчных протоков» Изд. УГМА, Екатеринбург, 2011 – 33 с.
- Яковлев А.А. «Гастроэнтерология» Ростов-на-Дону, 2016